Ссылка: Høydahl et al. BMC Cancer (2022) 22:975, https://doi.org/10.1186/s12885-022-10058-9
Справочная информация:
Число пожилых пациентов с раком прямой кишки растет. Расхождения в результатах лечения сохраняются, несмотря на схожие рекомендации по лечению. Чтобы предложить пожилым пациентам оптимальный индивидуально подобранный уход, необходимы дополнительные знания относительно стратегии лечения и результатов. Целью настоящего исследования была оценка лечения, послеоперационных осложнений и выживаемости у пожилых пациентов, получавших лечение по поводу рака прямой кишки.
Методы:
В это ретроспективное исследование были включены все 666 пациентов (n=255 женщин, n=411 мужчин), получавших лечение от рака прямой кишки в больнице Левангер в 1980-2016 годах (n=193 <65 лет, n=329 65-79 лет, n=144 ≥80 лет). Мы провели логистическую регрессию для анализа ассоциаций между осложнениями, 90-дневной смертностью и объясняющими переменными. Мы провели анализ относительной выживаемости, чтобы выявить факторы, связанные с краткосрочной и долгосрочной выживаемостью.
Результаты:
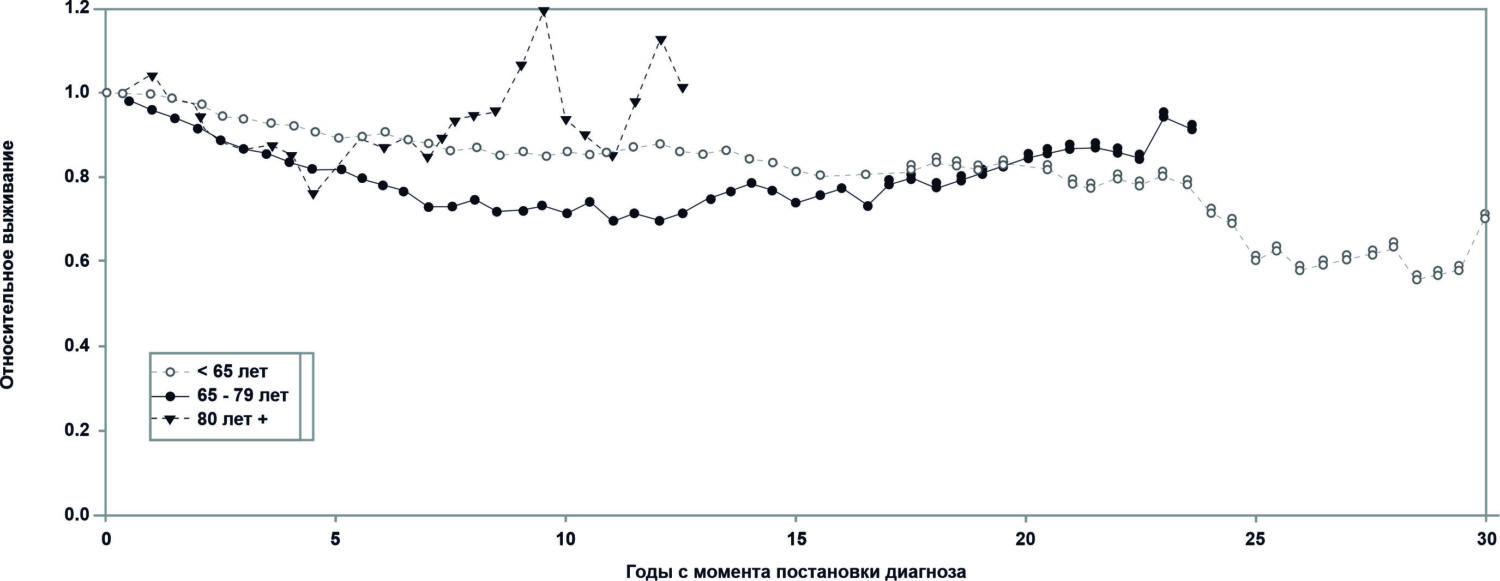
Несмотря на сходное распределение стадий рака по возрастным группам, пациенты в возрасте ≥80 лет получали лечение с использованием немедикаментозного подхода чаще, чем более молодые возрастные группы. Среди пациентов в возрасте ≥80 лет 42% подверглись немедикаментозному подходу к лечению, по сравнению с 25% пациентов в возрасте <65 лет и 25% пациентов в возрасте 65-79 лет. 90-дневная смертность составила 15,3% среди пациентов в возрасте ≥80 лет, по сравнению с 5,7% среди пациентов в возрасте <65 лет и 9,4% среди пациентов в возрасте 65-79 лет. Среди 431 (65%) пациента, получившего обширную резекцию с лечебной целью, 90-дневная смертность составила 5,9% среди пациентов в возрасте ≥80 лет (n=68), по сравнению с 0,8% среди пациентов в возрасте <65 лет (n= 126) и 3,8% среди пациентов в возрасте 65-79 лет (n=237). Частота послеоперационных осложнений составила 47,6%. Пневмония была единственным осложнением, которое чаще встречалось в группе пациентов старшего возраста. Тяжесть осложнений увеличивалась в зависимости от трех факторов: возраста, оценки Американского общества анестезиологов и периоперационной кровопотери >400 мл. Среди пациентов, которые пережили первые 90 дней, относительные показатели долгосрочной выживаемости, пятилетняя частота местных рецидивов и частота метастазов не зависели от возраста.
Рис. 1. Относительная выживаемость после резекции с лечебной целью среди пациентов, которые прожили 90 дней (N=417) в разных возрастных группах. Каждая колонка представляет 2,5 года.
Заключение:
Пациенты в возрасте ≥80 лет с меньшей вероятностью подвергались обширной резекции с лечебной целью и испытывали более серьезные осложнения после операции, чем пациенты в возрасте < 80 лет. Когда пациентам в возрасте ≥80 лет проводилась обширная резекция с лечебной целью, долгосрочная выживаемость была сопоставима с таковой у более молодых пациентов.